A constatação de mais de trezentas técnicas cirúrgicas distintas, descritas para a correção de hipospádia, deixa claro a inexistência de um método universal de tratamento para esta afecção. A busca de um tecido ideal para substituir a uretra nos casos de formas complexas de hipospádia (formas proximais: peniana proximal, penoscrotal, escrotal e perineal) levou à experimentação de diversos tecidos: pele prepucial, pele peniana, pele da face interna dos braços ou coxas, mucosa vesical e, recentemente, mucosa bucal. O objetivo desta revisão é discutir aspectos da hipospádia de interesse do pediatra, do clínico e do urologista, e avaliar criticamente estratégias e resultados de tratamento.
EMBRIOLOGIA, ETIOLOGIA E CLASSIFICAÇÃO
O desenvolvimento do sistema urinário apresenta íntima relação com o sistema reprodutor e a genitália externa. Apenas a partir da sexta semana de gestação é que se inicia a diferenciação do tubérculo genital e das pregas genitais em direção ao aparelho reprodutor masculino ou feminino, de acordo com a presença ou não de hormônio sexual masculino. Estudos experimentais em ratos demonstraram a necessidade da atividade endócrina do testículo para se induzir a diferenciação masculina da genitália primitiva. Sabe-se que a diferenciação do trato geniturinário para o fenótipo masculino exige três hormônios: testosterona, 5 a-diidrotestosterona e substância inibidora de Mueller (Mueller inhibiting substance). Esta última induz a regressão do ducto de Mueller; a testosterona estimula a diferenciação das estruturas derivadas do ducto de Wolf (epidídimo, vaso deferente e vesícula seminal) e a 5 a-diidrotestosterona atua na diferenciação do seio urogenital. A base etiopatogênica da hipospádia é uma deficiência de testosterona durante a fase crítica de morfogênese da uretra (da nona à décima-terceira semana de gestação). Vale ressaltar que as necessidades de androgênio para a formação da genitália externa são maiores do que para a genitália interna, razão pela qual a hipospádia se apresenta, na maioria das vezes, como entidade isolada.
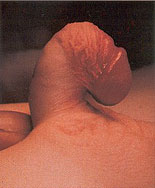
A hipospádia constitui a mais freqüente anomalia da genitália externa masculina, com uma incidência de 3 a 5 casos para 1.000 nascimentos. Clinicamente, é caracterizada por um desenvolvimento incompleto da uretra com disposição do meato uretral na face inferior do pênis (face ventral) e não na extremidade da glande. Considera-se forma grave de hipospádia quanto mais proximal for a exteriorização da uretra (por exemplo hipospádia perineal) e forma leve quanto mais distal (meato no sulco coronal). O quadro é, na maioria das vezes, acompanhado de uma curvatura peniana ventral congênita, que se manifesta em decorrência de tecido fibroso ventral (resquício do corpo esponjoso hipoplásico) ou de desproporção dos corpos cavernosos. A presença de prepúcio exuberante e redundante apenas na face dorsal é, muitas vezes, o único sinal apercebido pelos pais. Esta anomalia confere ao prepúcio um aspecto de capuchão e a sua correção cirúrgica, além do aspecto estético, é importante também no aspecto funcional, já que inúmeras técnicas utilizam a pele prepucial, tanto na substituição da uretra quanto na cobertura e proteção da uretra reconstruída com outro tecido.
A classificação da hipospádia é feita de acordo com a posição do meato uretral: anterior (70% dos casos) — glandular, coronal e peniana anterior; média (10% dos casos) — peniana média; posterior (20% dos casos) — peniana posterior, penoscrotal, escrotal e perineal.
É comum observar outras anomalias do trato urogenital associadas com a hipospádia, por exemplo alterações do descenso testicular em 9,3%, chegando até a 31,6% nas formas proximais (escrotal e penoscrotal). Ikoma et al. observaram 27,5% de cisto de utrículo em 280 pacientes com hipospádia investigados radiologicamente.
OBJETIVOS DO TRATAMENTO CIRÚRGICO
A conduta cirúrgica na hipospádia visa à correção estética e funcional da genitália masculina. O prepúcio exuberante que cobre apenas a face dorsal da glande deve ser corrigido para compensar a falha ventral. Do ponto de vista funcional, a topografia ectópica do meato uretral implica num jato urinário não direcionável para a frente. A principal conseqüência deste fato é que as crianças são obrigadas a urinar sentadas, sendo compreensível o grave problema psicológico que isto acarreta. A presença de tecido fibroso na superfície ventral do pênis e a conseqüente curvatura peniana ventral congênita representa outro aspecto funcional a ser corrigido.
A cordectomia constitui o estágio inicial na cirurgia de hipospádia. Após uma circuncisão pouco abaixo do sulco coronal, a pele prepucial é mobilizada até a base do pênis, expondo, assim, os resquícios fibrosos responsáveis pela curvatura peniana durante a ereção. O grau de curvatura pode ser avaliado no intra-operatório, promovendo-se uma ereção artificial com injeção de soro fisiológico no corpo cavernoso. Todo este tecido fibroso deve ser removido e o resultado reavaliado por meio de nova ereção artificial.
A uretroplastia baseia-se na obtenção de um segmento tubular adjacente e em continuidade à uretra incompletamente formada, de forma que o novo meato uretral seja levado para junto da extremidade do pênis. Existe grande controvérsia quanto ao tecido que melhor se adapta à função da neo-uretra, e isto explica o número de opções cirúrgicas existentes.
BASES DA URETROPLASTIA
De uma forma geral, a uretroplastia fundamenta-se na escolha do tecido que constituirá o segmento terminal da uretra. Este tecido será transplantado para a superfície ventral do pênis na forma livre ou com um pedículo vascular (flap). A forma como este transplantado será utilizado também distingue dois grupos principais. O tecido pode ser inteiramente tubularizado e apenas anastomosado com o meato uretral inicial, ou se utiliza a técnica de preservação da placa uretral, que funciona como uma calha ou assoalho da neo-uretra, ao qual o transplantado será anastomosado, funcionando como um teto (técnica onlay).
A nutrição do transplantado livre é feita na fase inicial por difusão e a seguir observa-se a formação de neovascularização arterial. Fatores como a espessura e permeabilidade do transplantado são importantes para o sucesso da cirurgia, principalmente durante a fase de nutrição por difusão. A grande vantagem do transplantado livre é a sua mobilidade e capacidade de adaptação às condições da uretra a ser reconstruída.
O transplantado pediculado ou em ilha transmite ao cirurgião tranqüilidade quanto ao aporte arterial, pois permite a visualização das condições de irrigação dele durante toda a cirurgia. A maior dificuldade nesta técnica é a adaptação do transplantado e, principalmente, do pedículo à superfície ventral do pênis, uma vez que dobras ou angustiamentos podem comprometer a vascularização e determinar o insucesso da técnica.
TECIDOS UTILIZADOS NA URETROPLASTIA
Pele prepucial e peniana: é o tecido empregado na grande maioria das técnicas de correção de hipospádia, utilizando, principalmente, o capuchão prepucial ou excesso de pele da face dorsal do prepúcio, que, por questões estéticas, seria mesmo removido. Devine e Horton publicaram técnica em que uma fita de pele da extremidade prepucial distal é completamente seccionada do prepúcio adjacente. A seguir, o tecido é preparado com retirada da gordura do subcutâneo, obtendo-se, assim, um transplantado livre que, ao ser tubularizado, vai constituir o segmento da neo-uretra distal. Esta técnica foi muito favorecida nos anos sessentas, sendo revista na década seguinte em função de índice de complicações de até 30%, provavelmente, relacionado com nutrição deficiente do transplantado livre de pele.
Passou-se então a se estudar os transplantes pediculados de pele prepucial e peniana baseados nos conceitos descritos inicialmente por Asopa, cujo objetivo era garantir o aporte sanguíneo do transplantado mediante a preservação de seus ramos arteriais. Importante contribuição foi dada por Duckett ao descrever a irrigação arterial longitudinal da pele prepucial dorsal, que permite ser facilmente separada do tecido subcutâneo da pele peniana. Desta forma, é possível obter retalhos pediculados ou em ilha do prepúcio, que podem ser utilizados para substituir a uretra na hipospádia.
As técnicas acima descritas se adequam bem às hipospádias virgens de tratamento, nas quais o capuchão de prepúcio dorsal ainda se encontra disponível como fonte doadora de tecido. Em algumas situações não se dispõe, todavia, de pele prepucial. A utilização de uma fita de pele peniana longitudinal da face dorsal do pênis, isolada com preservação do seu pedículo, constitui técnica alternativa para estes casos, geralmente pacientes já circuncisados ou submetidos a uma correção de hipospádia anterior sem sucesso.
Mucosa vesical — A utilização de mucosa vesical como tecido substituto uretral foi descrita, inicialmente, por Memmelaar para pacientes que não apresentavam pele peniana passível de ser utilizada na uretroplastia. Destina-se, geralmente, aos casos de hipospádia previamente operados sem sucesso (criples). Após preparação da uretra proximal, a bexiga é aberta longitudinalmente e o transplantado livre de mucosa vesical é obtido tubularizado sobre um cateter e adaptado à uretra hipospádica como neo-uretra. Apesar da constante disponibilidade do tecido doador, observaram-se elevados índices de complicações relacionadas com a mucosa vesical, em especial em nível do neomeato uretral (estenose e prolapso).
Mucosa bucal — Diante dos resultados não ideais da uretroplastia com mucosa vesical e da necessidade de se encontrar um tecido que mais se aproximasse da uretra, passou-se a avaliar a mucosa bucal, que já vinha sendo utilizada com sucesso em cirurgia reconstrutiva, em outras especialidades. A padronização da técnica, bem como os resultados preliminares do grupo de Mainz, Alemanha, atraiu o interesse de outros autores. Dentre as vantagens da mucosa bucal, inclui-se a sua disponibilidade permanente e a fácil abordagem da área doadora. O transplantado livre de mucosa bucal pode ser utilizado tanto tubularizado quanto na forma onlay. Macedo apresentou, em série de 53 pacientes, resultados muito satisfatórios, mesmo para pacientes já operados anteriormente (média de 2,6 cirurgias anteriores).
QUANDO OPERAR?
Sabe-se que o pênis cresce muito pouco entre o segundo e quinto ano de idade. Desta forma, parece sensato indicar a cirurgia já a partir do segundo ano de vida, considerando que a hipospádia está freqüentemente associada a efeitos psicológicos negativos no desenvolvimento da criança portadora desta anomalia. Berg et al. compararam dois grupos de crianças operadas entre o terceiro e quarto ano de idade, respectivamente por hipospádia (n= 33) e apendicite aguda (n = 36). Os autores observaram uma tendência nitidamente maior a problemas neuróticos e comportamentos sociais anormais no grupo das crianças com hipospádia. Importante, também, evitar a separação mãe-filho durante o tratamento cirúrgico, devendo ela estar presente durante todas as fases do tratamento.
Acreditamos que os pacientes devam ser operados de maneira flexível entre o segundo e terceiro ano de idade, de forma que caso uma reoperação se faça necessária após nove meses, o tratamento terá sido completado antes do início da atividade escolar da criança. Vale lembrar que um tratamento tópico do pênis com pomada de testosterona a 1%, por seis semanas antes da cirurgia, facilita muito o procedimento reconstrutivo. A melhoria das condições locais da pele no sítio operatório obtida com este pré-tratamento facilita a uretroplastia, especialmente nos casos de genitália muito pequena.
MATERIAL DE SUTURA E DERIVAÇÃO URINÁRIA
A questão do material de sutura empregado e incidência de fístulas urinárias no pós-operatório motivou diversos autores a avaliar comparativamente as opções atualmente utilizadas na uretroplastia. Estudo recente em 110 pacientes observou uma incidência de fístula de 13,4% para categute cromado, contra 26,6% para ácido poliglicólico. Estes dados confirmam a constatação de que material de sutura auto-absorvível de longa duração (ácido poliglicólico) apresenta resultados inferiores aos do categute.
Outro ponto controverso na uretroplastia é a escolha da melhor derivação urinária temporária durante o pós-operatório inicial. Deve-se desviar a urina da área recém-operada, possibilitando melhores condições de cicatrização local, o que se consegue mediante uma cistostomia por punção suprapúbica. Mesmo a manutenção de um cateter uretral, como splint no segmento reconstruído, não constitui conceito universalmente aceito. Enquanto nas hipospádias distais este ponto possa realmente não apresentar muita importância, Buson e Gonzales sugerem, em estudo retrospectivo, que a drenagem uretral pós-operatória influencia significativamente a taxa de complicações. Num coletivo de 102 pacientes, observaram-se complicações em 18,9% nos casos sem cateter uretral, mas em apenas 4,6% dos pacientes com uma drenagem uretral. Acredita-se que o edema glandular pós-operatório aumenta a pressão intra-uretral e, conseqüentemente, o risco de formação de fístulas. A presença de um cateter uretral somente para drenagem das secreções uretrais e, portanto, disposto apenas pouco proximalmente à linha de sutura da uretroplastia, protege a anastomose durante a fase crítica na primeira semana.

REFERÊNCIA BIBLOGRÁFICA:
http://www.scielo.br/scielo.php?pid=s010442301998000200013&script=sci_arttext
POSTADO POR: LETICIA LIMA DE SOUZA

Ja fiz essa cirurgia 2 vezes, nada resolveu, quando vou urinar cai tudo fora do vaso, é como um cano estourado vaza pra tudo quando é lugar.
ResponderExcluirSe alguem conhecer um médico bom posta aqui que tenho que resolver esse meu probleminha.
Boa noite, gostaria de falar com você sobre este assunto.
ExcluirEntre em contato comigo pelo email daniel.lcardoso@hotmail.com
Boa noite, gostaria de falar com você sobre este assunto.
ExcluirEntre em contato comigo pelo email daniel.lcardoso@hotmail.com
meu filho operou a primeira vez tem 3 meses, ele tinha exato 1 ano de vida, o médico disse que o ideal é essa a idade, a segunda parte será feita em junho próximo para finalizar a operação , minha dúvida é a seguinte : depois o pênis fica normal mesmo ? o médico me disse que sim, mas queria saber de quem já operou !
ResponderExcluirMeu filho tem 1e7ainda não fez a cirurgia será se demorar de mais não pode fazer
ResponderExcluir